Chirurgische Verfahren
Arthroskopie

Knorpelschaden am Glenoid


Die Arthroskopie (Gelenkspiegelung) ist ein modernes minimal-invasives Therapieverfahren, bei der eine Operationen im Gelenk mittels sog. "Schlüssellochtechnik" ohne klassische Eröffnung der Kapsel (Arthrotomie) erfolgt.
Möglich wird dies durch die Verwendung von kleinen Optiken (Hopkins-Stablinsensystem) und speziellen arthroskopischen Instrumenten, die durch Mini-Stichinzisionen eingebracht werden. Auf hochauflösenden Monitoren können die anatomischen und erkrankten Strukturen stark vergrößert dargestellt und sehr gezielt adressiert werden.
Der Vorteil: weniger Schädigung der das Gelenk umgebenden Strukturen, bessere Visualisierung, genaueres Arbeiten und eine bessere Rehabilitation des Patienten.
Im Laufe der Jahre haben sich spezielle Techniken und Instrumente entwickelt, welche die Behandlung revolutioniert haben, z.B. die zirkumferente Kapselraffung bei multidirektionen Instabilitäten (MDI), SLAP-Repair, endoskopisch-assistierte ACG-Stabilisierung u.v.m.
Das Gelenk wird dabei mit Kochsalzlösung aufgefüllt und mit leichtem Druck über Pumpensysteme absolut blutarm gehalten. Selbst kleinste Blutungsherde können mit speziellen Ablationssonden sofort gestillt werden, ein weiterer Vorteil der minimal-invasiven Technik.
Das Komplikationsrisiko ist sehr gering und hängt natürlich auch von der durchgeführten Operation ab.
Heutzutage können selbst aufwendigste Muskel-Schwenklappen-Plastiken und andere technisch komplizierte Eingriffe zum Teil arthroskopisch erfolgreich durchgeführt werden. Ein Trend, der sich immer weiter fortsetzt.

Intakte SLAP-Region

Intakte SSP-Sehne

Subacromiale Dekompression
Offene Verfahren
Heutzutage werden OP-Techniken, die arthroskopisch nicht möglich oder vorteilhaft sind, weiterhin offen durchgeführt. Dazu zählen neben dem Gelenkersatz oft auch komplexe Rekonstruktionen und Revisionsoperationen.
Wichtig bei der Wahl des OP-Verfahrens ist vor allem die bestmögliche Aussicht, die OP-Ziele zu erreichen mit dem bestmöglichen Ergebnis für den Patienten. Die Länge des Hautschnittes ist dabei nachrangig.
Auch offene Verfahren sind heute in vielen Fällen minimal-invasiv in dem Sinne, das möglichst wenig Weichteile bei der Operation verletzt werden. Dieses wird vor allem durch eine sorgfältige OP-Planung und die Wahl geeigneter Zugänge erreicht.
Klassische Verfahren, die heute weiterhin meist offen durchgeführt werden, sind Muskel-Sehnen-Schwenklappenplastiken (Pectoralis major-Transfer PMT, Latissimus dorsi-Transfer LDT, Coracoid-Transfer nach Latarjet u.a.).
Mit der Kombination aus kleinen offenen Zugängen und endoskopischen Verfahren können oft die Vorteile beider Methoden sinnvoll kombiniert werden, wie z.B. bei der endoskopisch-assistierten AC-Gelenkstabilisierung.

Endoskopisch-assistierte ACG-Stabilisierung

Pectoralis major-Transfer (PMT)

Latissimus dorsi-Transfer (LDT)
Endoprothetik
Der Gelenkersatz wir heutzutage fast ausschließlich durch einen schonenden vorderen Deltoideo-Pectoralen Zugang durchgeführt. Die Weichteile werden sehr schonend behandelt und Strukturen, die abgelöst werden müssen (wie z.B. die Sehne des M. subscapularis) werden sorgfältig und hochstabil wieder refixiert.
Auf die Heilung der Weichteile muss in der Nachbehandlung Rücksicht genommen werden, dafür sorgen individuelle Nachbehandlungspläne für jeden Patienten.
Anatomische Schulterendoprothese TSA
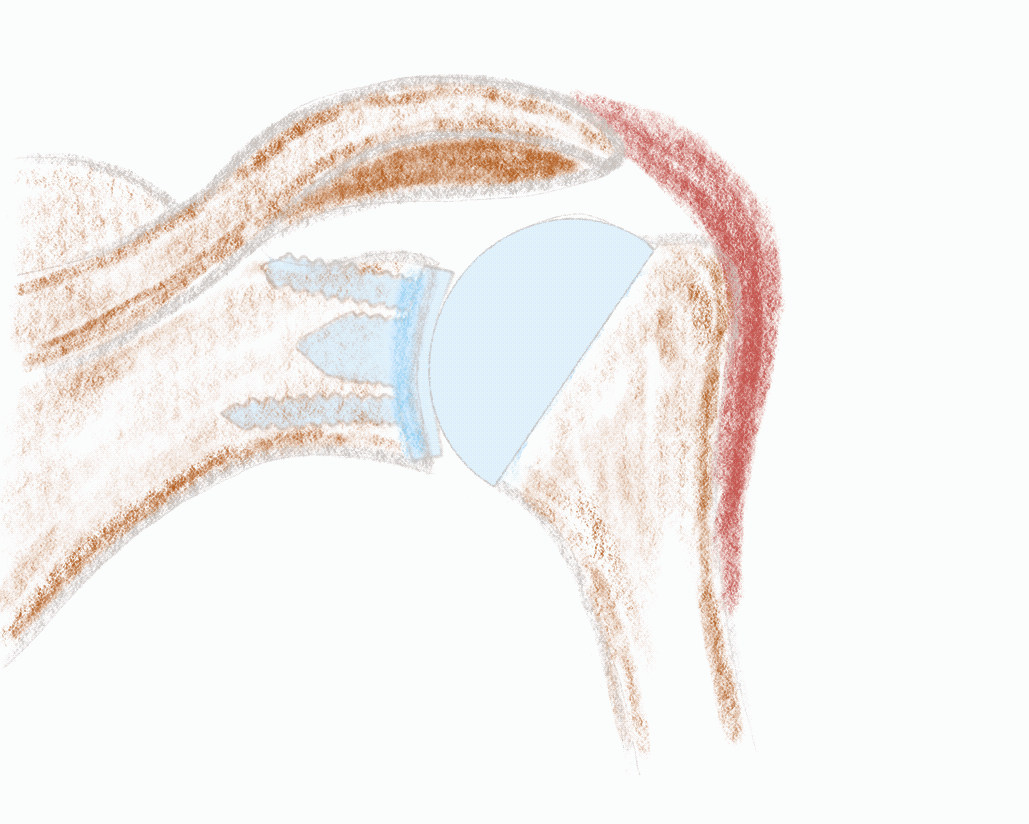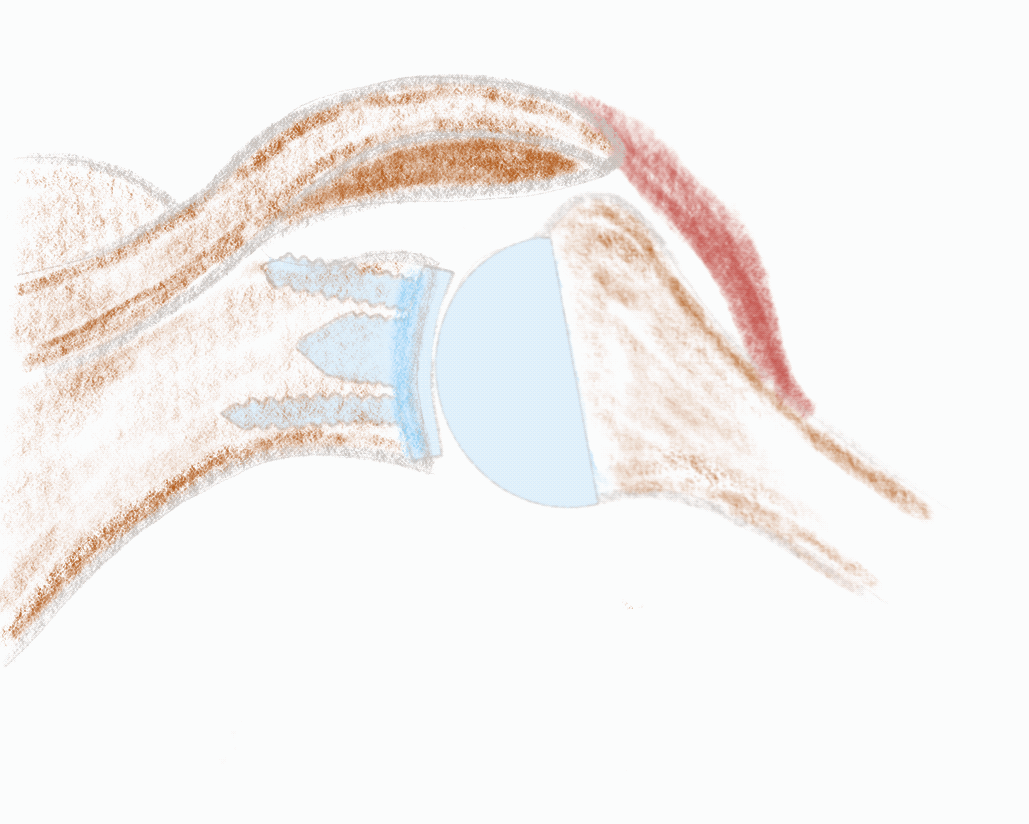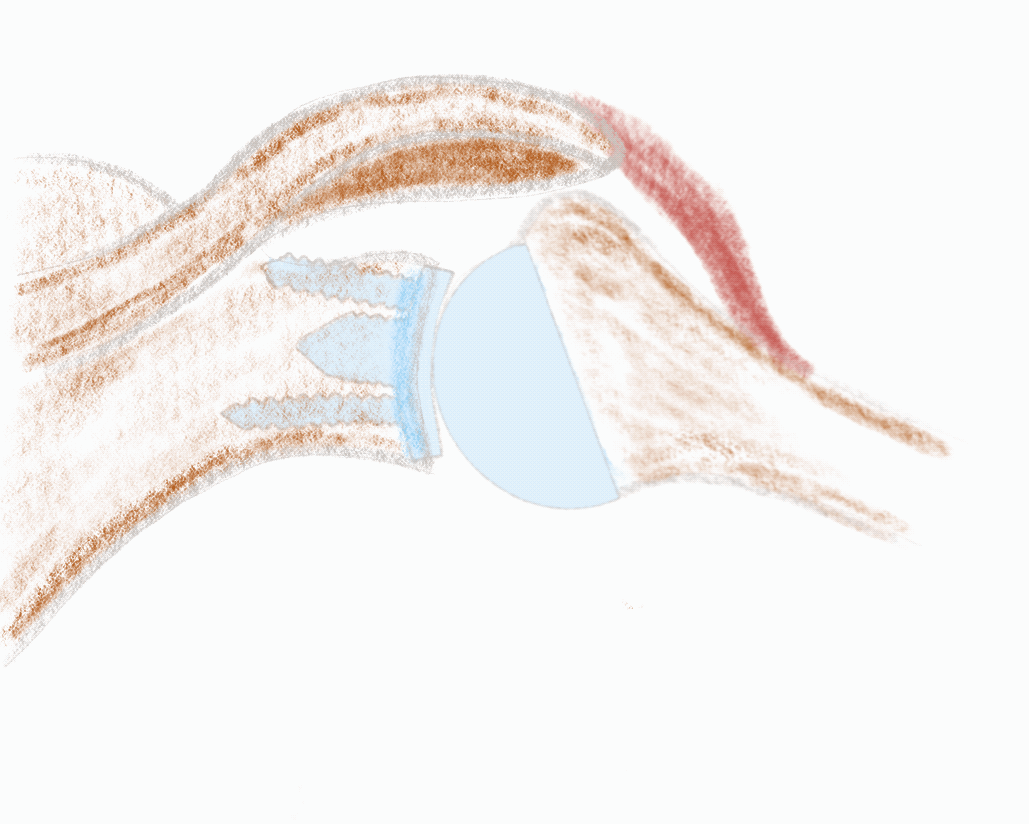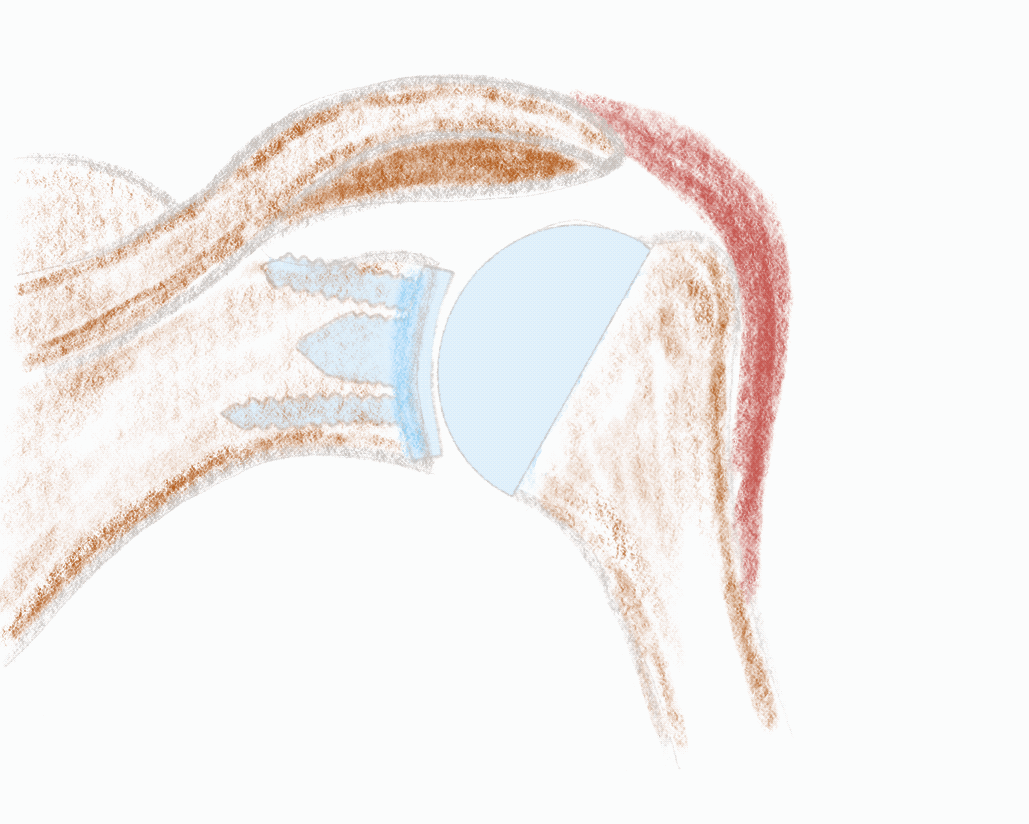
Ein funktionierendes Schultergelenk braucht intakte Weichteilstrukturen für eine kraftfolle Bewegung. Insbesondere die Rotatorenmanschette muss intakt und kräftig sein, damit das Gelenk stabil und zentriert läuft. Das ist auch so nach der Versorgung mit einer anatomischen Schulterendoprothese. Die abgenutzten Oberflächen werden ersetzt und durch ein perfektes Weichteilbalancing wird das Gelenkspiel wiederhergestellt.

Inverse Schulterendoprothese RSA
Ist die Rotatorenmanschette stark geschädigt, das Gelenk sehr instabil oder die Muskulatur nicht mehr leistungsfähig (muskuläre Atrophie und fettige Degeneration), kommt die inverse Schulterendoprothese zum Einsatz. Die kugelige Oberfläche (Glenosphäre) findet sich nun auf der Pfannenseite (Glenoid) und der Becher am Oberarmkopf. Die beiden Gelenkpartner sind jetzt, im Gegensatz zum natürlichen Gelenk sehr konform und hochstabil. Durch diesen Mechanismus und die veränderte Geometrie kann die fehlende Funktion der Rotatorenmanschette kompensiert werden. Der neue kräftige Motor der Schulter ist nun hauptsächlich der Deltamuskel, welcher deshalb intakt sein muss.

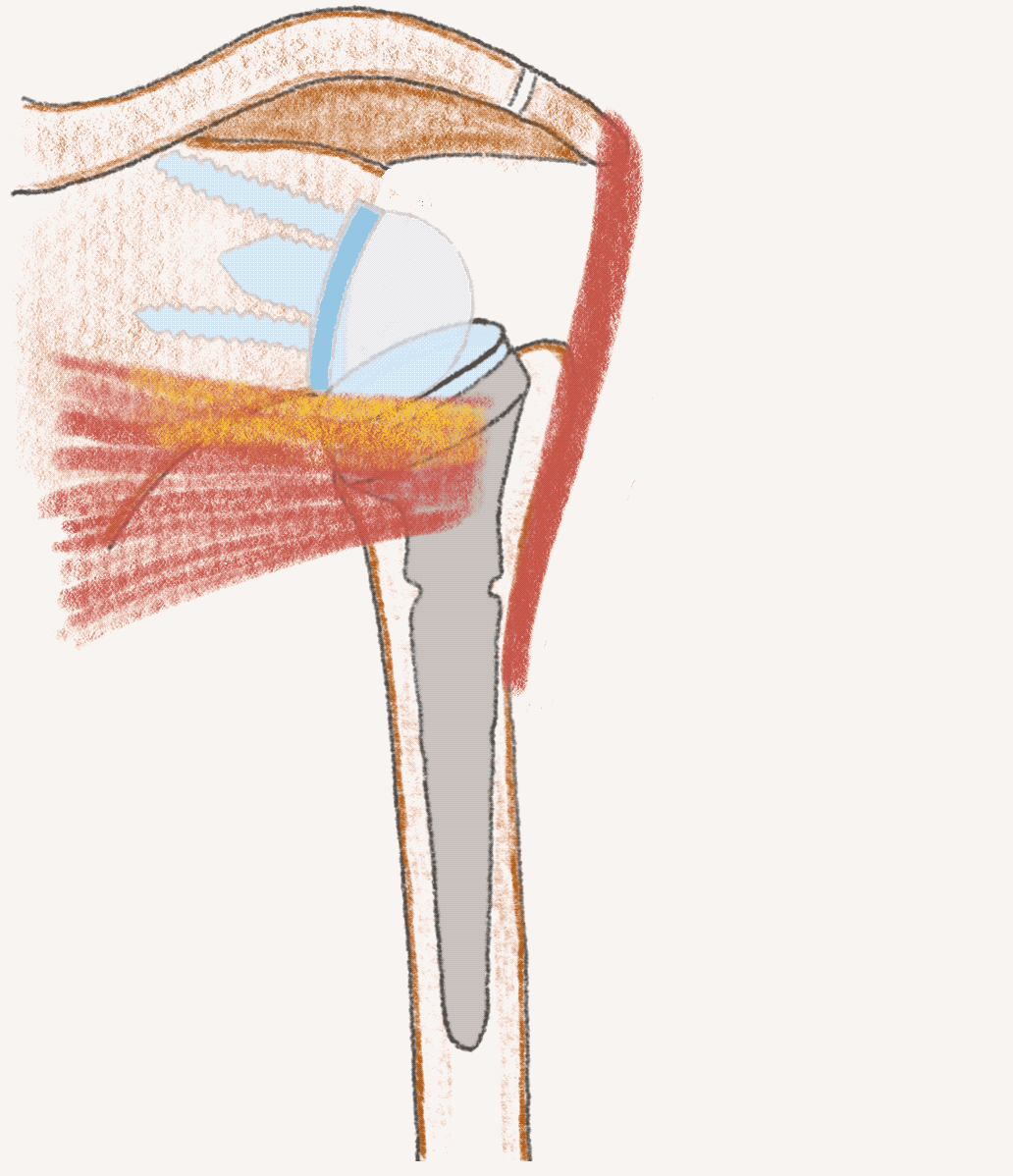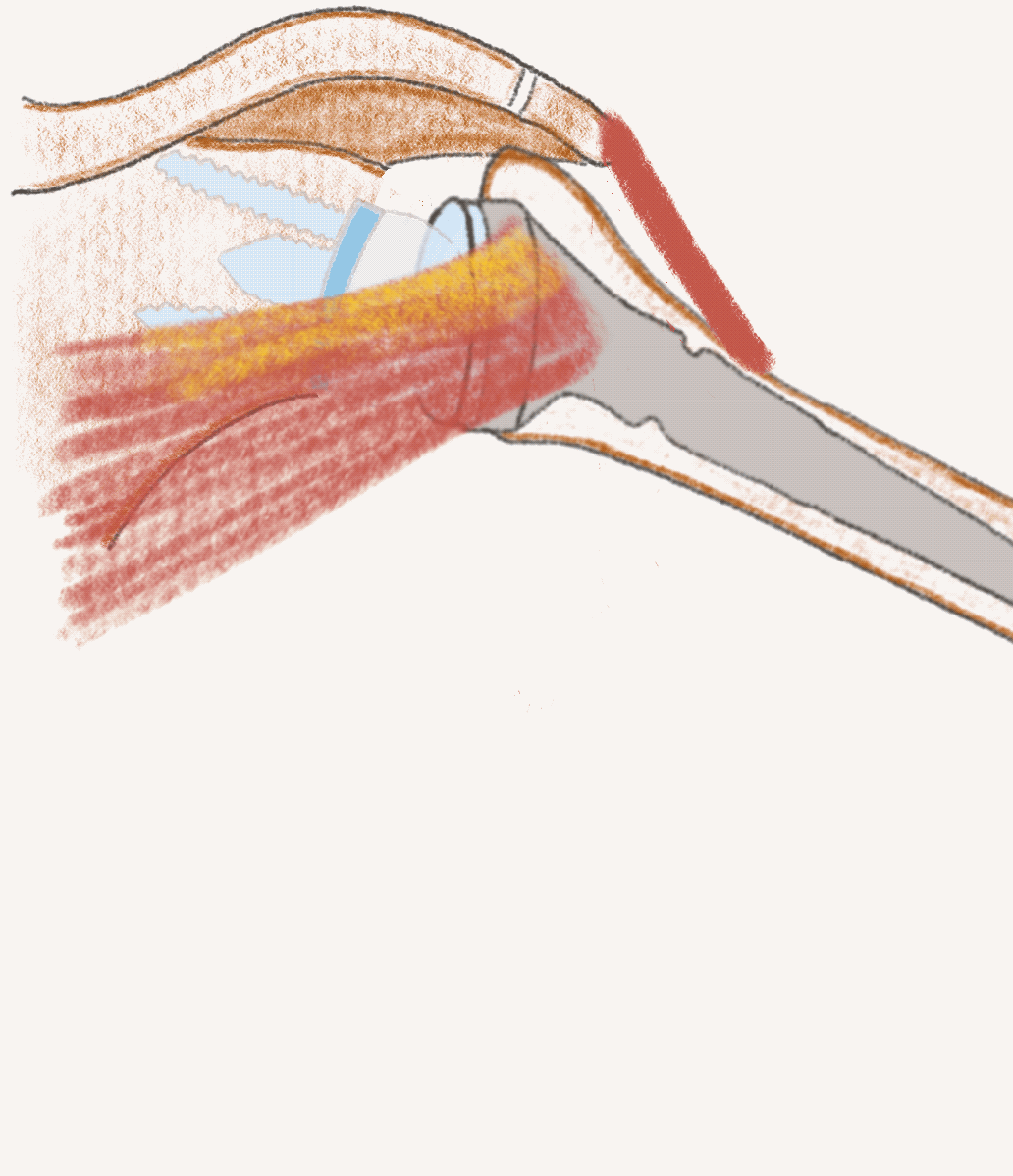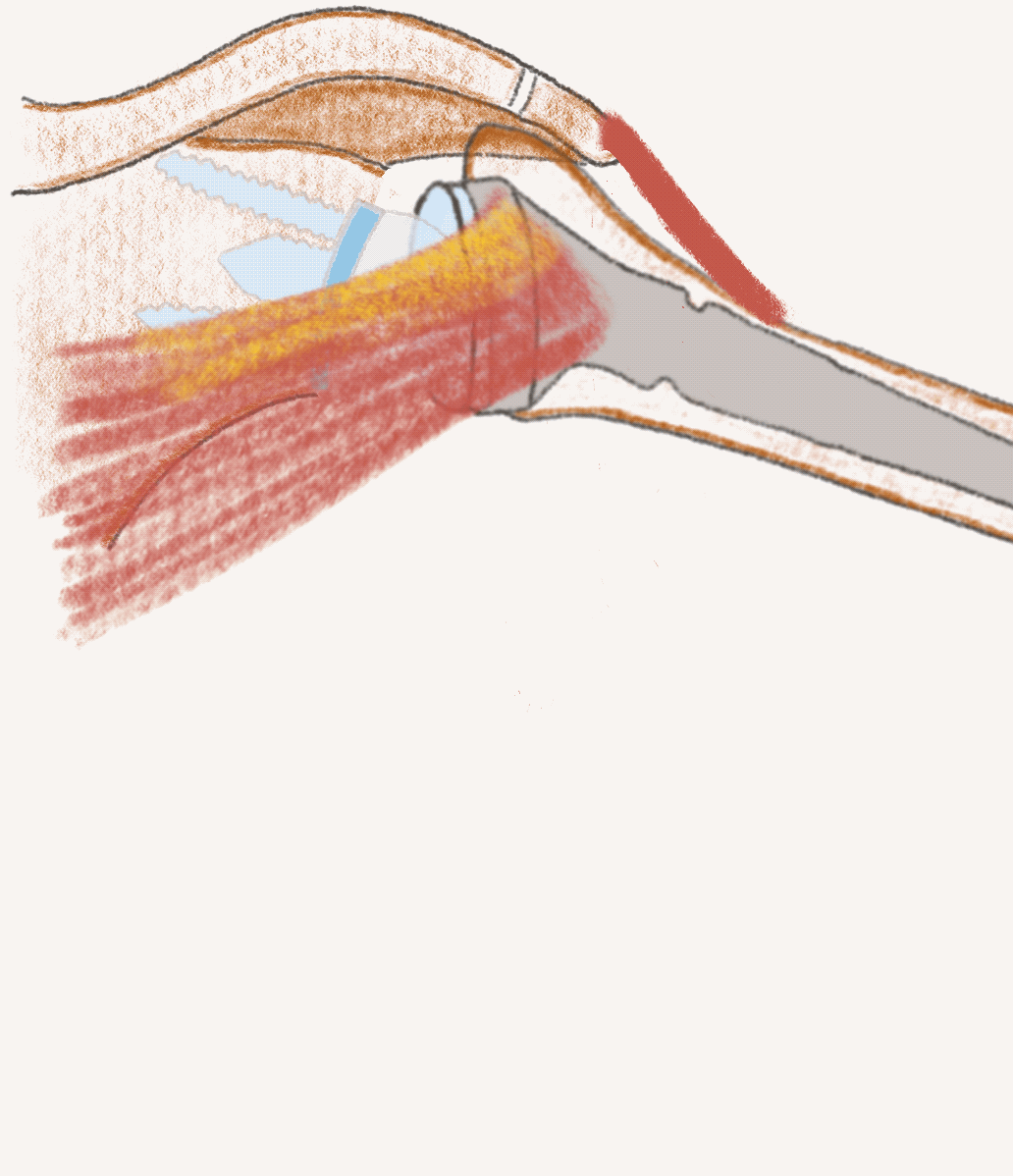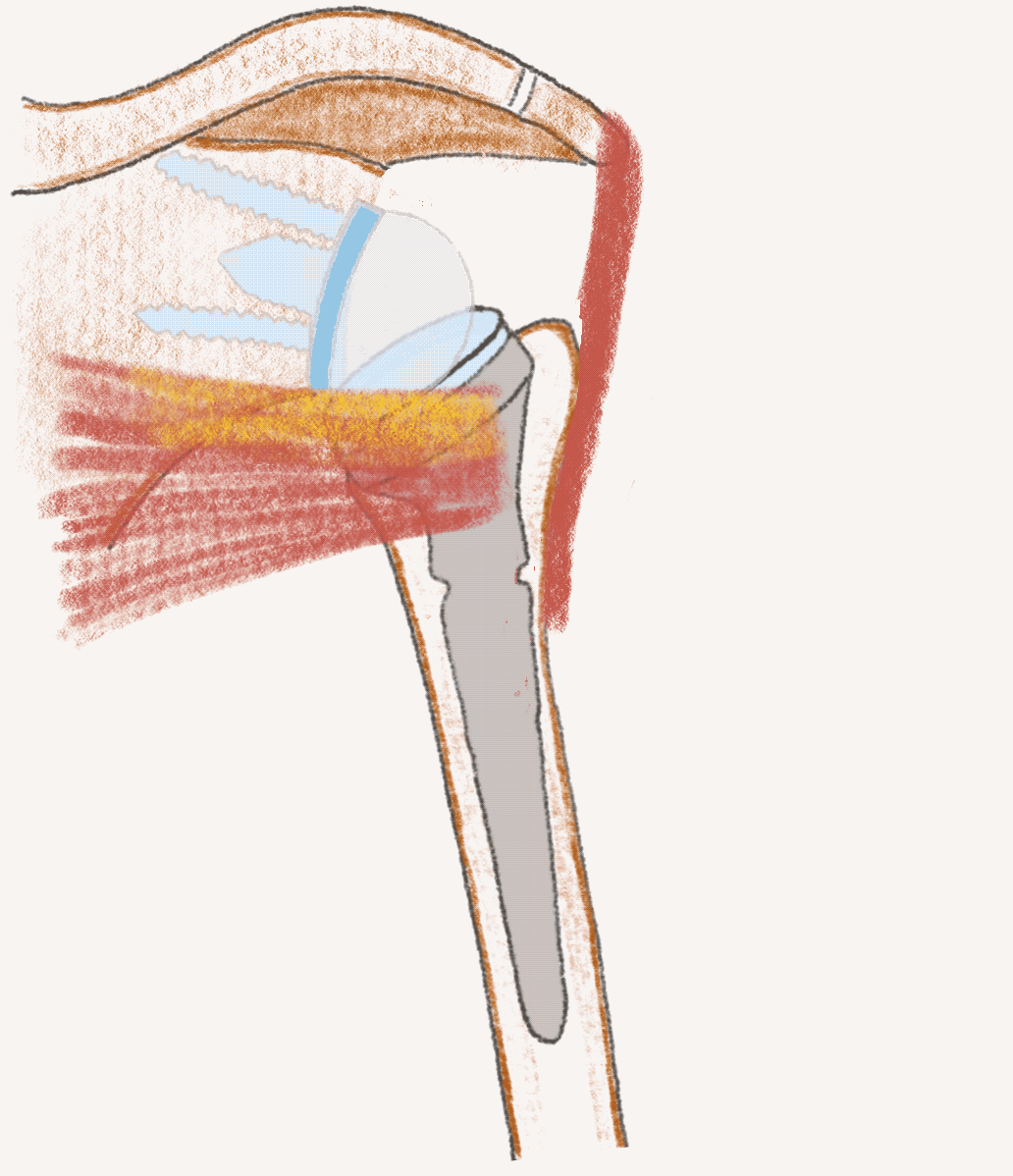
Stemless TSA und RSA
Sowohl anatomische Schulterendoprothse (TSA - total shoulder arthroplasty) als auch inverse Schulterendoprothesen (RSA - reverse shoulder arthroplasty) können heute mit modernen schaftfreien (stemless) Implantaten versorgt werden. Voraussetzung ist eine gute Knochenqualität des Oberarmes.
Vorteile der schaftfreien Implantate: knochensparendes Operieren und verbesserte Positionierung der Implantate unabhängig von der Schaftachse. Das Ergebnis sind verbesserte Rückzugsmöglichkeiten und optimale Implantatposition.
Die modernen Implantatsysteme sind konvertierbar, so dass bei einer Revision nur Einzelteile getauscht werden können, falls nötig.
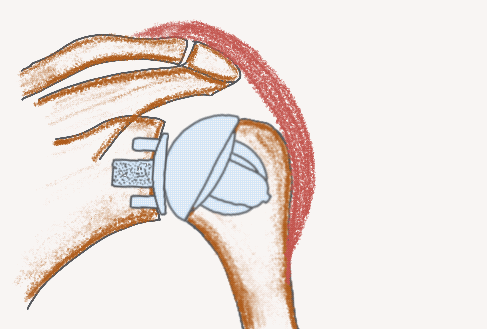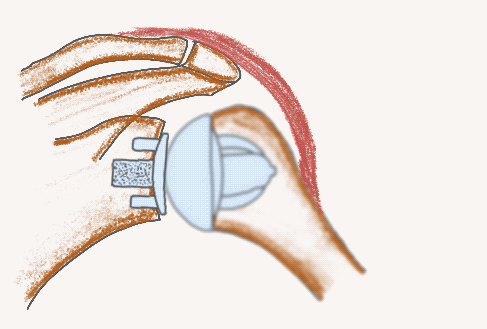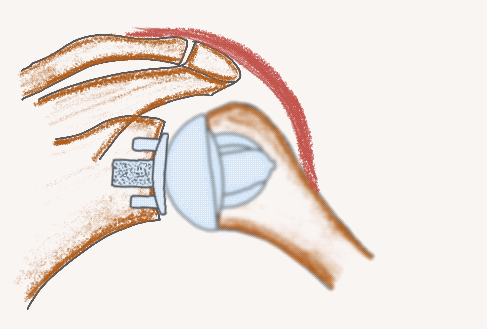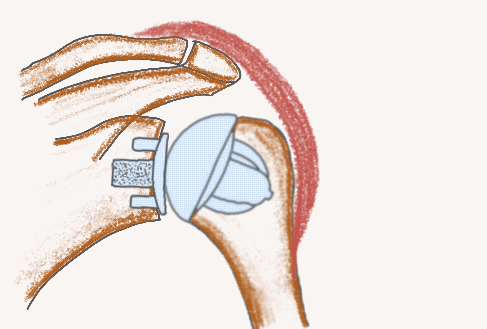
Schaftfreie anatomische Endoprothese
Stemless TSA
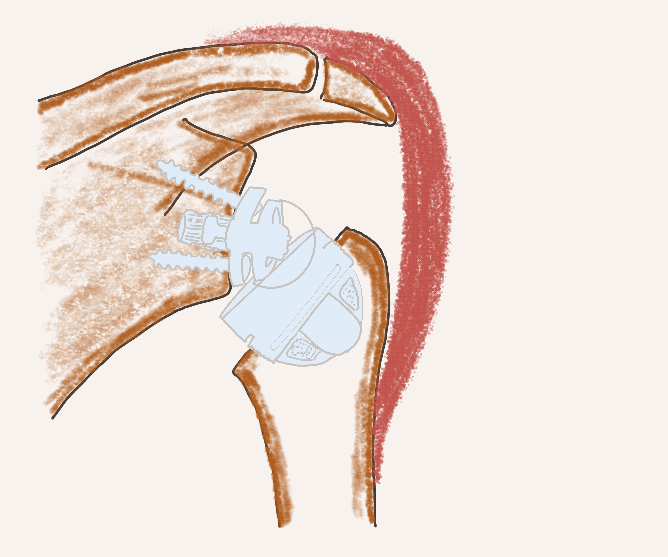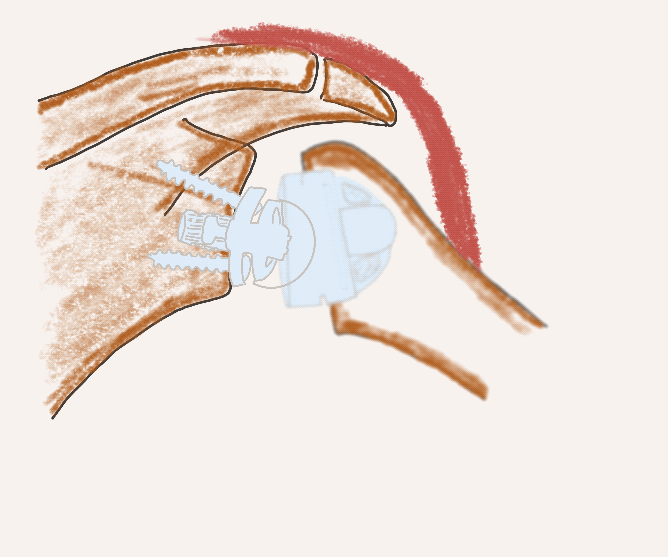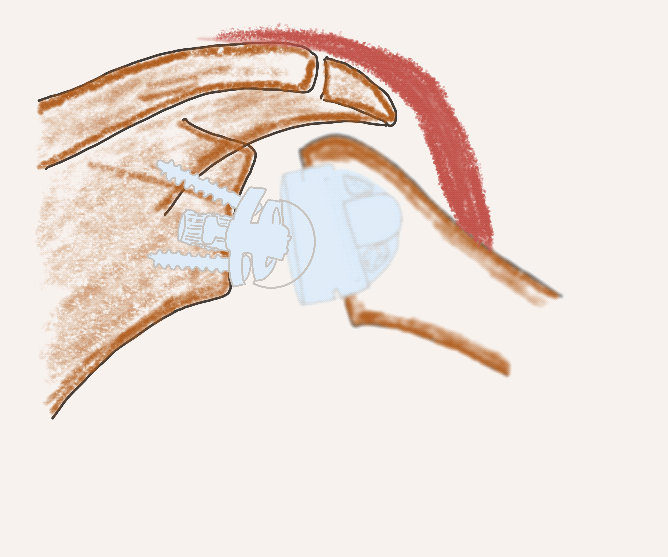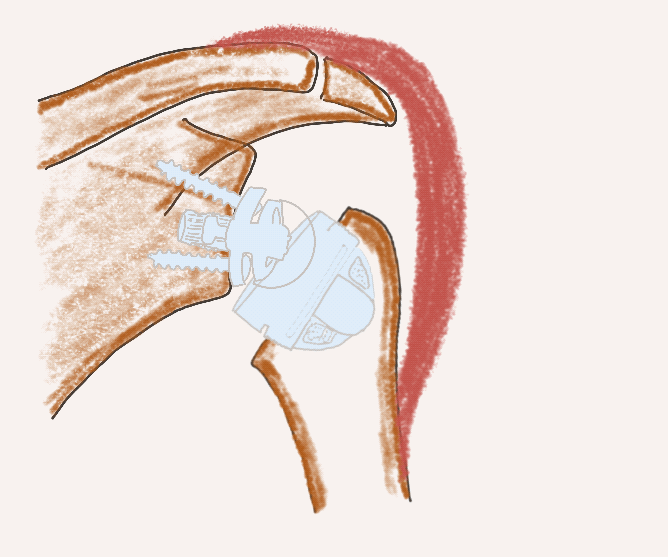
Schaftfreie inverse Endoprothese
Stemless RSA
Sehnenersatz
TEAR-Patch
Läsionen der Rotatorenmanschette sind in der Bevölkerung weit verbreitet und nehmen mit steigendem Alter zu. Die chirurgische Versorgung solcher Sehnenrisse gehört zu den am häufigsten durchgeführten Operationen am Bewegungsapparat.
Wie kann das Fortschreiten von chronischen, massiven und irreparablen Rotatorenmanschetten-Läsionen zur Defektarthropathie verhindert werden? Gibt es eine Lösung zur Therapie von irreparablen Sehnendefekten der Rotatorenmanschette zur Wiederherstellung der Funktion ohne Schmerzen?
Für Menschen im erwerbsfähigen Alter existieren Muskel-Sehnen-Schwenklappenplastiken, wie der Pectoralis-major-Transfer (PMT) für Risse im Subscapularis und der Latissimus-dorsi-Transfer (LDT) für Risse der Supra- und Infraspinatussehne. Besonders der LDT als aufwendige Operation wird in spezialisierten Zentren heute noch erfolgreich durchgeführt.
In den letzten Jahren wurde zunehmend daran gearbeitet, den Sehnendefekt mit Sehnenersatzmaterialien zu überbrücken (Interposition) oder Sehnennähte mit solchen zu verstärken (Augmentation). Die Verwendung von kommerziell speziell zubereiteten Flicken (Patches) aus der Haut von Spendern ist bereits arthroskopisch möglich mit guten kurz- und mittelfristigen Ergebnissen in speziellen Zentren, besonders in den USA.
In Deutschland sind bisher fast ausschließlich Patches aus tierischem Spendergewebe oder menschlicher Haut von verstorbenen Spendern verfügbar. Bei allen diesen Materialien verbleibt ein geringes Restinfektionsrisiko. Was aber noch wichtiger ist, es muss bei einigen Patienten mit immunologischen Reaktionen im Sinne einer Abstoßung oder Unverträglichkeit gerechnet werden, schließlich handelt es sich um körperfremdes Gewebe. Die biomechanischen Eigenschaften der bekannten Patches sind in der Regel nicht so gut, wie die von normalem Sehnengewebe, so dass ein echter Sehnenersatz (Interposition) nicht zugelassen ist, sondern nur eine Verstärkung der Naht (Augmentation).
Ein idealer Sehnenersatzpatch lässt sich aus immunologisch und infektiologisch unbedenklichem körpereigenem Material herstellen. Eine hohe Elastizität und Festigkeit erlauben eine sofortige Belastbarkeit nach der Einheilung und die Übertragung der auftretenden Kräfte bei kraftvoller Bewegung.
Hier bietet sich die Entnahme der Semitendinosus- oder Gracilissehne (sog. Hamstring-Sehnen) aus der Kniekehle an. Diese Sehnen können in Analogie zur Versorgung bei Patienten mit Kreuzbandruptur (ca. 75.000 Operationen im Jahr in Deutschland) minimal-invasiv mit geringer Entnahmemorbidität gewonnen werden. Die biomechanischen Versuche zeigten eine mehr als ausreichende Festigkeit des Patches im Vergleich zur gesunden Rotatorenmanschette.
Der TEAR-patch wird auf einem Rahmen durch wechselweises über- und unterwendliches Flechten hergestellt (vergleichbar mit einem kleinen Teppichflicken). Die Sehnen werden untereinander verknotet bzw. vernäht. Der fertige Patch wird dann während der Operation in den Sehnendefekt der Rotatorenmanschette eingenäht und am Oberarmknochen mit Fadenankern oder transossär verankert.
Diese Behandlungsmethode wurde an der ATOS Klinik Fleetinsel Hamburg in Kooperation mit Partnern des Universitätsklinikums Hamburg-Eppendorf entwickelt und ist vollkommen neuartig. Die theoretischen Grundlagen und Prinzipien sind jedoch schon lange bekannt und erforscht. Trotzdem muss ausdrücklich betont werden, dass es sich um einen Behandlungsversuch handelt, für den es keine ausreichenden Daten über den Erfolg der Therapie gibt. Allerdings könnten bei einem kompletten Versagen der Therapie (Ausreißen des Patches, Ausbleiben der funktionellen Erholung der Schulter u.a.) die meisten alternativen Therapieverfahren (Latissimus-dorsi-Transfer, inverse Schulter-TEP…) immer noch durchgeführt werden.





TEAR-Patch in Haltevorrichtung nach biomechanischer Testung > 1.000 N
Albers S, Ono Y, Kirchner F, Fal MF, Kircher J. Midterm outcomes of autologous bridging of rotator cuff tears with an autologous tendon patch (TEAR patch). J Shoulder Elbow Surg 2024;33-2:312-20.